Una ricerca del CNR ha permesso di rendere più efficienti le tecniche di fecondazione assistita grazie all’identificazione di ovociti sani e resistenti, sia freschi che dopo il congelamento. Questo potrebbe aumentare le probabilità di successo della fecondazione assistita
La fecondazione assistita è una tecnica di riproduzione artificiale che permette di unire i due gameti senza la necessità di un rapporto sessuale vero e proprio: tutto il processo avviene in laboratorio e viene appunto “assistito” tramite un microscopio (fecondazione in vitro). Oggi la fecondazione assistita è utilizzata da coppie che non possono avere figli in maniera naturale. Un nuovo studio potrebbe fare in modo di aumentare significativamente le probabilità di successo della fecondazione assistita.
Fecondazione assistita: di cosa si tratta?
La generazione di un nuovo essere umano comincia con l’incontro di due tipi diversi di cellule sessuali: gli spermatozoi maschili e gli ovuli femminili. Naturalmente questo avviene durante un rapporto sessuale, tuttavia alcune patologie possono rendere del tutto inutile il naturale iter di riproduzione. La fecondazione assistita permette alle coppie che non possono o hanno difficoltà ad avere figli di realizzare il loro desiderio. Ne esistono di diversi tipi e prima di tutto è giusto far chiarezza.
Omologa ed Eterologa
Questi due termini sono molto utilizzati, specialmente in TV e nei giornali quando alcuni fatti di cronaca riaccendono il dibattito etico sulla fecondazione assistita. Parliamo di fecondazione omologa quando entrambi i gameti provengono dalla coppia che farà da famiglia al nascituro. Esso avrà lo stesso patrimonio genetico dei genitori e sarà perfettamente equivalente ad un figlio concepito naturalmente. Si parla invece di fecondazione eterologa nel caso in cui l’ovulo o il seme provengano da un donatore esterno alla coppia genitoriale. In questo caso il patrimonio genetico del bambino dipenderà solo in parte dai genitori. Quest’ultima tecnica è sfruttata anche da molte coppie omosessuali che vogliono crescere un bambino.
In vivo e in vitro
A seconda di come e dove avviene l’incontro dei due gameti si parla di fecondazione assistita in vivo (o intrauterina) oppure in vitro. Nel primo caso l’inseminazione avviene direttamente nel corpo della donna con l’ausilio di strumenti artificiali che consentono di introdurre gli spermatozoi direttamente nell’utero per favorire l’incontro con gli ovuli. Questa tecnica è particolarmente utile quando l’uomo soffre di gravi forme di impotenza. Nella fecondazione assistita in vitro o FIVET (fertilizzazione in vitro ed embryo transfer) invece il concepimento avviene in una provetta, sotto la supervisione dei medici che creano l’ambiente ideale per la fecondazione. L’embrione viene poi impiantato nell’utero della madre o di una donatrice, dopo un’adeguata cura ormonale.
Al giorno d’oggi è anche possibile conservare i gameti per lunghi periodi tramite congelamento criogenico e utilizzarli in un secondo momento oppure venderli. L’accesso alla fecondazione assistita è regolato tra i centri PMA che forniscono un servizio completo dalla consulenza fino alla fase post-parto. Di norma una fecondazione assistita intrauterina ha una probabilità di successo del 10%, mentre quella in vitro – che però è meno naturale e più invasiva – di circa il 30%. Sono di norma necessarie diverse sedute prima di riuscire a concepire un bambino.
Fecondazione assistita: probabilità di successo in aumento
Aumentare le probabilità di successo della fecondazione assistita riduce i costi e il disagio della coppie che ne vogliono fare uso, permettendo anche alle persone meno agiate di avere dei figli se ne hanno il desiderio. Il costo di trattamento infatti può variare tra i 500 e i 5000 euro e molto spesso ne sono necessari diversi prima di ottenere un risultato.
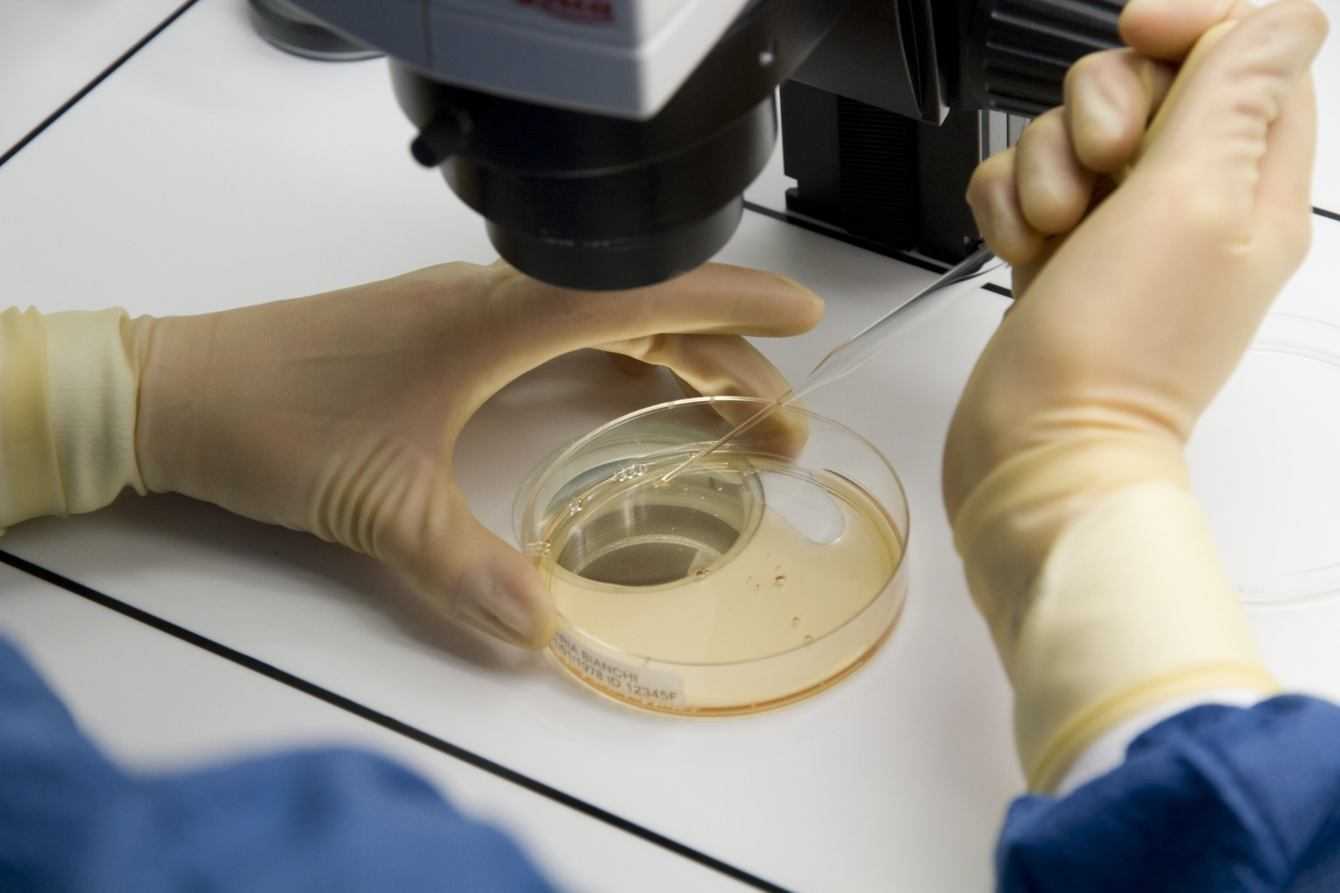
Grazie alla collaborazione tra un gruppo di ricerca dell’Istituto officina dei materiali del Consiglio nazionale delle ricerche (Cnr-Iom) di Trieste e il reparto di Clinica ostetrica e ginecologica dell’Irccs materno infantile Burlo Garofolo di Trieste si è potuta sviluppare una tecnica per aumentare le probabilità di successo della fecondazione assistita. I risultato dello studio sono stati pubblicato nelle riviste “European Biophysics Journal” e su “Acta BioMaterialia”. Laura Andolfi, ricercatrice del Cnr-Iom, spiega:
Uno dei momenti più importanti per determinare la fortuna di un processo di fecondazione è la selezione degli ovociti, oggi condotta in base a caratteristiche esclusivamente morfologiche: il medico sceglie la cellula da fecondare rispetto alla forma considerata indice del suo migliore stato di salute. Il criterio è però soggettivo e si basa fondamentalmente sull’esperienza dell’embriologo. L’obiettivo di queste ricerche è invece identificare un metodo più generalizzabile, non invasivo e capace di velocizzare il processo.
Non si può infatti conservare un ovocita fuori dal corpo della donatrice in maniera completamente affidabile.
Noi ci siamo chiesti se potessero essere usati come indicatori dello stato di salute degli ovociti le loro caratteristiche meccaniche, cioè la deformabilità, l’elasticità e la rigidità. La risposta è risultata affermativa. Già in una prima ricerca effettuata nel 2016 con microscopi atomici commerciali, abbiamo trovato una prima traccia di correlazione tra la deformabilità e lo stato fisiologico o patologico degli ovociti. Ma questi microscopi operano attraverso sonde troppo piccole per comprimere uniformemente l’intero ovocita, che è una delle cellule più grandi del corpo umano, e quindi riescono a misurare solo la deformabilità della loro membrana esterna.
Questo risultato è molto importante perché è stato possibile connettere lo stato di salute dell’ovulo a delle caratteristiche oggettive e misurabili, portando ad una stima sistematica e precisa della capacità riproduttiva. In secondo luogo sono state sviluppate delle particolari sonde abbastanza grandi da poter testare l’intera superficie dell’ovulo.
Con tali sonde abbiamo osservato e verificato la deformabilità dell’intero l’ovocita, e non solo della membrana esterna, ottenendo un’ulteriore conferma dell’efficacia di questo parametro. Le caratteristiche meccaniche sono effettivamente utili per stabilire lo stato di salute delle cellule da fecondare.
Ora che è stata dimostrata l’effettiva correlazione tra la salute dell’ovulo e le sue proprietà meccaniche si passerà alle sperimentazioni su animali per verificare l’efficacia dello studio teorico e infine si potranno aprire le porte per la sperimentazione umana. Marco Lazzarino del Cnr-Iom aggiunge:
A questo punto abbiamo voluto capire se l’analisi delle proprietà meccaniche fosse efficace nonostante i processi di crioconservazione cui gli ovociti possono essere sottoposti dopo l’estrazione. Abbiamo dunque preso ovociti umani freschi, ne abbiamo misurato le proprietà elastiche, li abbiamo congelati e dopo qualche tempo ne abbiamo rimisurato le proprietà, confermando che la crioconservazione lascia l’ovocita inalterato. Inoltre, attraverso una serie di controlli incrociati condotti con gli embriologi del Burlo – un importante ospedale infantile e materno – abbiamo verificato che anche le tecniche di misurazione delle proprietà meccaniche delle cellule rimangono efficaci dopo il congelamento.

Gameti conservati tramite congelamento criogenico.
Certamente il successo di questa nuova tecnica donerebbe una grande speranza a tante coppie in difficoltà. Grazie alle nuove sonde potrebbe essere possibile migliorare di molto le probabilità di portare a termine la fecondazione assistita al primo tentativo. Dalla sezione scienze è tutto! Continuate a seguirci per tante novità dal mondo naturale e della ricerca!




Lascia un commento